La gynécologie parlez en
à votre médecin traitant
Consultation gynécologique
Je ne sais pas quelle contraception prendre ?
Les méthodes de contraception sont nombreuses et il n’est pas toujours facile de s’y retrouver. Pour bien choisir sa méthode, vous pouvez consulter votre médecin généraliste avec lequel vous pourrez discuter de ce que vous connaissez sur la contraception, de vos antécédents familiaux, de vos allergies, de ce que vous avez déjà utilisé, des effets secondaires…
Ainsi il pourra mieux vous expliquer tout ce qui existe et vous orienter, en fonction de votre mode de vie (sociale, culturelle, sexuelle…), vers plusieurs choix. Vous pourrez dès lors choisir la contraception qui vous correspond le mieux.
Il est également important qu’un suivi médical soit réalisé pour éventuellement l’adapter.
Pourquoi se vacciner contre le papillomavirus ?
L’infection par certains papillomavirus (HPV) peut favoriser la survenue de cancer du col de l’utérus.
Le cancer du col de l’utérus est le second cancer le plus fréquent chez la femme dans le monde.
La meilleure protection contre le papillomavirus est la vaccination avant infection. C’est la raison pour laquelle il est conseillé aux jeunes filles de se faire vacciner dès 11 ans.
Ces vaccins s’administrent par injection, en deux ou trois doses séparées.
La vaccination est importante, mais elle ne protège cependant pas contre tous les types de papillomavirus. Les frottis de dépistage restent donc nécessaires, en plus de la vaccination pour toutes les femmes à partir de 25 ans.
Pour plus d’information à ce sujet, n’hésitez pas à interroger votre médecin.
J’ai des règles douloureuses, comment faire ?
Les règles peuvent provoquer des désagréments fréquents et variés tel que des crampes dans le bas du ventre, fatigue, maux de tête, etc.
Parlez-en avec votre médecin, notamment si ces symptômes handicapent votre vie quotidienne ! Des solutions existent souvent.
J’ai eu un rapport non protégé, que dois-je faire ?
Dans le cadre d’un rapport sexuel non protégé, vous vous exposez au risque de maladies sexuellement transmissibles (MST) et d’une grossesse non désirée.
En ce qui concerne ce dernier point, il existe la contraception d’urgence le plus rapidement possible jusqu’à 48 heures après le rapport non protégé. Son efficacité dépend de votre rapidité. Vous pouvez vous rendre dans la pharmacie la plus proche. Elle est délivrable sans ordonnance et est gratuite pour les mineures.
Dans tous les cas, et notamment en ce qui concerne les MST, votre médecin est là pour vous conseiller et vous accompagner.
J’ai des pertes vaginales, ça veut dire quoi ?
Les pertes blanches ou leucorrhées sont des pertes non sanglantes provenant de l’appareil génital. Consultez votre médecin traitant pour comprendre s’il s’agit de pertes normales, dites physiologiques, ou de pertes anormales liées à une infection et nécessitant un traitement.
Je n’arrive pas à être enceinte, suis-je stérile ?
Il n’est pas anormal d’attendre plusieurs mois avant d’obtenir la grossesse que vous désirez.
N’hésitez pas à interroger votre médecin. Ce sera l’occasion de faire le point et de préparer cette grossesse.
Je suis enceinte, comment arrêter de fumer ?
L’idéal est d’arrêter de fumer avant d’être enceinte. Si cela n’a pas pu se faire, l’arrêt sera toujours bénéfique à n’importe quel moment de la grossesse, pour la future maman, le fœtus ou le bébé. Il n’est donc jamais trop tard pour arrêter de fumer. Demander conseil à votre médecin, il vous aidera à trouver le traitement d’aide à l’arrêt le plus adapté.
Qui peut m’accompagner durant ma grossesse ?
Votre médecin généraliste peut déclarer votre grossesse et effectuer les consultations de suivi. Il collabore étroitement avec votre maternité à qui il vous adressera s’il estime que la situation l’exige (complications, urgences, etc) pour les échographies et la préparation à la naissance. Au 8ème mois, la maternité prend le relais pour le suivi de la fin de la grossesse et l’accouchement.
Après l’accouchement, qui nous suivra mon bébé et moi ?
Votre médecin traitant peut assurer votre suivi médical et celui de votre nouveau- né après votre accouchement.
N’oubliez pas la consultation post-natale (6 à 8 semaines après l’accouchement). Elle peut avoir lieu chez votre généraliste par exemple et c’est l’occasion de faire le point. N’hésitez pas à consulter avant si vous ressentez notamment des difficultés (physiques et psychologiques) dans le retour à la maison.
Concernant votre bébé, il est recommandé un examen médical entre le 6eme et le 10eme jour postnatal. Cet examen correspond généralement à la visite à faire dans les 8 premiers jours de vie. Il est rappelé que le premier certificat de santé « à établir obligatoirement dans les 8 premiers jours de vie » ne peut être rempli que par un médecin (généraliste ou pédiatre).
Un autre examen du nouveau-né peut être organisée entre le 11eme et le 28eme jour après la naissance de l’enfant, selon l’appréciation du médecin.
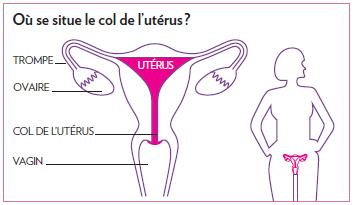
Les frottis, qui peut me les faire et à quelle fréquence ?
En France, le cancer du col de l’utérus pourrait quasiment être éliminé grâce au frottis de dépistage et à la vaccination contre le virus HPV.
On estime que 9 cancers du col de l’utérus sur 10 pourraient être évités grâce à un dépistage régulier par frottis chez les femmes âgées de 25 à 65 ans tous les trois ans (après deux premiers frottis considérés comme normaux effectués à un an d’intervalle).
Le cancer du col de l’utérus ayant un développement très lent, le frottis cervico-utérin consiste à prélever des cellules au niveau du col de l’utérus afin de vérifier qu’il n’existe pas de lésions précancéreuses ou de cancer débutant. Il peut être notamment être réalisé par votre médecin généraliste.
Cela prend moins de quelques minutes et n’est pas douloureux, même si une gêne peut être ressentie.
Source : INCa – Institut National du Cancer
Le prélèvement de cellules est envoyé dans un laboratoire spécialisé en anatomocytopathologie qui, après examen, vous envoie les résultats quelques jours plus tard, avec copie au médecin.
A noter, au regard de la fiabilité des résultats, il vaut mieux réaliser un frottis en-dehors de la période des règles.
J’ai une grossesse non désirée, que puis-je faire ?
Si vous ne souhaitez pas poursuivre votre grossesse, vous pouvez avoir recours à l’interruption volontaire de grossesse (IVG). En France, c’est un droit pour toutes les femmes.
Parlez-en rapidement à votre médecin traitant.
L’IVG médicamenteuse est pratiquée par un médecin et ne nécessite ni anesthésie, ni intervention chirurgicale, il faut prendre deux comprimés différents, à 24 h ou 48 h d’intervalle. Elle nécessite toutefois une surveillance. L’IVG médicamenteuse se pratique jusqu’à la fin de la 5e semaine de grossesse, c’est-à-dire au maximum 7 semaines après le début des dernières règles. Son taux de succès est d’environ 95 %.
Si l’IVG médicamenteuse est pratiquée dans un établissement de santé, ce délai peut s’étendre à 7 semaines de grossesse soit 9 semaines après le début des dernières règles.
A posteriori et jusqu’à la fin de la 12e semaine, il faut recourir à l’IVG chirurgicale, qui se déroule au sein d’un établissement de santé, c’est-à-dire un hôpital ou une clinique autorisé à pratiquer l’avortement.
J’ai des rapports sexuels douloureux, que faire ?
Faire l’amour devrait être une source de plaisir, mais cela est parfois gâché pour certaines femmes par la perception de douleurs lors de la pénétration. Que les douleurs soient superficielles ou profondes, n’hésitez pas à en parler avec votre médecin traitant pour en trouver l’origine ! Il ne s’agit pas d’une situation normale.
J’ai une boule au sein qui m’inquiète, comment faire ?
Le cancer du sein peut se voir à tous les âges de la vie, y compris pendant la grossesse. Il est cependant plus fréquent après la ménopause. C’est pourquoi il est important de consulter son médecin si on constate l’apparition de :
-
Une « boule » dure dans le sein ;
-
Une douleur persistante au sein ;
-
Un pli ou une modification de la peau du sein ;
-
Un écoulement par le mamelon ou une modification de celui-ci ;
-
Une modification du mamelon qui rentre ou présente un eczéma ;
-
Un ganglion sous le bras ;
Un dépistage systématique vous sera proposé à partir de 50 ans.
Stérilet ou implant ?
Le stérilet est un petit dispositif très léger en matière plastique, en forme de T, que le médecin place dans la cavité de l’utérus. Des fils de nylon permettent de vérifier qu’il est en place et de le retirer. C’est le moyen de contraception le plus utilisé au monde. Il se pose en cabinet médical.
L’implant contraceptif est très efficace. C’est un bâtonnet souple, de la taille d’une petite allumette, que le médecin pose très superficiellement au niveau du bras après une anesthésie locale.
C’est une contraception hormonale. Mais il y a beaucoup d’autres moyens de contraception, la pilule, le patch, l’anneau vaginal, le préservatif…parlez-en avec votre médecin traitant ! La bonne contraception est celle que l’on choisit.
Dans tous les cas, le choix d’une contraception n’est pas définitif et doit toujours être réévalué régulièrement. Si la vôtre ne vous convient plus, une autre alternative peut vous être proposée.
Et la contraception définitive, qu’est-ce que c’est ?
La stérilisation à visée contraceptive est plutôt recommandée pour les couples qui ont déjà des enfants ou à partir d’un certain âge.
Un délai de réflexion de 4 mois doit être respecté après la première consultation avec votre médecin qui reprendra avec vous l’ensemble des moyens de contraception existants.
La méthode classique correspond à la ligature des trompes de Fallope : elle empêche la fécondation car les ovules ne peuvent pas rencontrer les spermatozoïdes.
Il s’agit d’une intervention chirurgicale réalisée sous anesthésie générale qui fait l’objet d’une hospitalisation de 24 à 48 heures.
Votre médecin est là pour en échanger avec vous si vous exprimez le besoin de recourir à cette pratique.
Ménopause, bouffées de chaleur, je fais quoi ?
La ménopause est l’arrêt des règles qui survient vers l’âge de 50 ans et qui correspond à l’arrêt du fonctionnement hormonal de l’ovaire. Mis à part l’arrêt des règles, tous les troubles de la ménopause ne sont pas constants.
Selon les enquêtes, les bouffées de chaleur ne frappent que 50% des femmes, les troubles de l’humeur, les insomnies 30%, la diminution de la libido 20%. La ménopause n’est pas une maladie mais une étape dans la vie. Toutefois, parlez-en avec votre médecin, il peut vous aider à la franchir plus sereinement. Un traitement peut parfois être nécessaire.
Ma sexualité a changé, et si j’osais en parler ?
La ménopause est une période de la vie avec son lot de changements métaboliques. Pour autant, la ménopause ne signifie pas l’arrêt de la vie sexuelle. Des solutions existent pour accompagner les changements de cette période qu’il convient d’envisager avec votre médecin.
Troubles urinaires, cystites, quelles solutions ?
La ménopause s’accompagne d’une diminution de la production d’œstrogènes. Les muqueuses de la zone urogénitale s’amincissent, s’assèchent et se font plus sensibles. L’urètre fragilisé, il devient plus simple pour les bactéries de le remonter pour aller coloniser la vessie.
De même, les muscles périnéaux perdent de leur tonus et des fuites urinaires peuvent apparaître.
Il existe des solutions pour lutter contre ces problèmes, votre médecin saura vous proposer une solution adaptée.
L’ostéoporose, comment la prévenir et la dépister ?
Avec la ménopause, les os peuvent se fragiliser. Votre risque individuel peut être évalué. En cas de nécessité, des solutions existent en commençant par adapter votre régime alimentaire et votre activité physique.





 Retour
Retour